• Una fotografia del fenomeno dell’antibiotico-resistenza in Italia è scattata nei Rapporti ISTISAN 17/18. Il documento raccoglie i dati sulla sorveglianza nazionale (notificati dalle singole regioni) relativi ai casi di batteriemie causate da enterobatteri resistenti ai carbapenemi e/o produttori di carbapenemasi (CPE).
• La sorveglianza prevede la segnalazione delle batteriemie da K. pneumoniae e da E.coli, in quanto specie più frequentemente riportate come CPE.
• L’analisi dei primi tre anni ha rilevato oltre 5.300 casi di batteriemia da CPE, per lo più negli uomini (età media 65,4 anni) e in pazienti ricoverati (84 per cento).
Ogni anno in Europa oltre 33mila persone muoiono a causa di un’infezione dovuta a batteri resistenti agli antibiotici e nel 75 per cento dei casi si tratta di infezioni correlate all’assistenza sanitaria. Il carico di questi episodi sulla popolazione europea è paragonabile a quello delle tre principali malattie infettive, influenza, tubercolosi e HIV/AIDS, messe insieme. Tra il 2007 e il 2015, l’impatto di ciascuno dei 16 batteri monitorati dalla rete di sorveglianza europea EARS-Net è aumentato, in particolare per due patogeni: il numero di morti attribuibili a infezioni da Klebsiella pneumoniae resistente ai carbapenemi è cresciuto di sei volte, quello di morti attribuibili a infezioni da Escherichia coli resistente alle cefalosporine di terza generazione di quattro volte. Vi è un’anomalia italiana: il peso delle infezioni da batteri antibiotico-resistenti rilevanti per la salute pubblica è molto superiore alla media europea nel nostro Paese e in Grecia, ed è in crescita nell’area balcanica e mediterranea, come mostra la Figura 1 (1).

Figura 1. Il peso stimato delle infezioni da batteri resistenti agli antibiotici rilevanti
per la salute pubblica, calcolato in DALY per 100mila individui nell’area UE
e nello Spazio Economico Europeo, nel 2015.
Note: DALY = disability-adjusted life-years, anni di vita in salute persi
Fonte: modificata da Cassini A et al. Lancet Infect Dis 2019; 19: 56-66.
Sono i dati di un’emergenza annunciata da tempo, che si ritrovano negli ultimi documenti dello European Centre for Disease Prevention and Control (ECDC) (2), tra i quali un’analisi da poco pubblicata su Lancet Infectious Diseases (1), e nel Rapporto Istisan 2013-2016 a cura dell’Istituto Superiore di Sanità (ISS) (3). Li presentiamo in breve, insieme alle misure di prevenzione e alle iniziative proposte anche a livello globale.
LA RETE DI SORVEGLIANZA EUROPEA
I dati raccolti da EARS-Net (European Antimicrobial Resistance Surveillance Network) monitorano la situazione nell’area UE 28 e nello Spazio Economico Europeo (SEE) (sono incluse Norvegia e Islanda). L’analisi dei dati del 2015, consultabile su Lancet Infectious Diseases (1), ha messo a fuoco otto specie batteriche che vengono isolate di frequente nel sangue e nel fluido cerebrospinale in quest’area geografica (Tabella 1) e ha valutato l’incidenza di infezioni per 16 diverse combinazioni di antibiotico-resistenza.

Sono stati stimati 671.689 casi di infezioni causate dai batteri selezionati, con 33.110 decessi attribuiti e 874.541 DALY (disability-adjusted life-years, ovvero anni di vita persi a causa della malattia, per disabilità o per morte prematura), stime che corrispondono a un’incidenza di 131 infezioni per 100mila abitanti, a una mortalità attribuita di 6,44 decessi per 100mila e a 170 DALY per 100mila individui.
Il 67,9 per cento dei DALY per 100mila era causato da infezioni da parte dei quattro batteri resistenti con l’effetto più ampio sulla salute pubblica: E. coli resistente alle cefalosporine di terza generazione, S. aureus meticillino-resistente, P. aeruginosa resistente ai carbapenemi e K. pneumoniae resistente alle cefalosporine di terza generazione. Un altro 38,7 per cento di DALY per 100mila era ascrivibile a infezioni da batteri resistenti alla colistina o ai carbapenemi. Una proporzione maggiore dei DALY totali riguardava gli uomini (61,2 per cento) rispetto alle donne e il peso delle infezioni era più elevato nei bambini sotto l’anno di età e negli adulti con più di 65 anni.
L’ALLARME IN ITALIA
All’inizio del 2013 il Ministero della Salute ha istituito una sorveglianza nazionale chiedendo alle regioni di notificare tutti i casi di batteriemie causate da enterobatteri resistenti ai carbapenemi e/o produttori di carbapenemasi (CPE). La sorveglianza prevede la segnalazione delle sole batteriemie da K. pneumoniae e da E. coli in quanto sono le specie più di frequente riportate come CPE.
L’analisi dei primi tre anni di sorveglianza (3) ha rilevato 5.331 batteriemie da CPE, con un numero di segnalazioni e un’incidenza diversa tra le regioni. Gli eventi riguardavano nel 62 per cento dei casi soggetti di sesso maschile (età media 65,4 anni, mediana 68). L’84 per cento dei pazienti era ricoverato in ospedale all’insorgenza della batteriemia, soprattutto in reparti di terapia intensiva (39,6 per cento), di medicina generale (12,6 per cento) e di chirurgia (10,2 per cento). Quando non primitiva (18,4 per cento), la batteriemia ha avuto un’origine presunta soprattutto da catetere venoso centrale o periferico (21,9 per cento), da un’infezione delle vie urinarie (19,3 per cento) e in successione da infezioni addominali e da polmoniti primitive o associate a ventilazione meccanica. Il 96,8 per cento dei casi segnalati era causato da K. pneumoniae e solo il 3,2 per cento da E. coli.
La sorveglianza nel triennio considerato evidenzia un numero elevato di episodi, con un’incidenza di 2,5-3,3 casi per 100mila abitanti negli anni 2014-2015. Per fare un confronto, uno studio condotto in sette stati USA negli anni 2012-2013 (4), ha rilevato un’incidenza annua di 2,3-2,4 casi per 100mila abitanti per tutti i tipi di infezione dovuta a qualunque specie di enterobatteri resistenti ai carbapenemi. In tale studio, le infezioni urinarie erano il 70 per cento e le batteriemie solo il 12 per cento. L’incidenza registrata in Italia, riferita alle sole batteriemie, è dunque fuori scala anche rispetto agli Stati Uniti, nei quali i CPE sono un problema diffuso. Lo studio europeo EuSCAPE (5) ha invece rilevato l’incidenza rispetto alle giornate di ricovero per tutti i tipi di infezione da K. pneumoniae e da E. coli resistenti ai carbapenemi. Per l’Italia, l’incidenza di tutte le infezioni da CPE è risultata di 7,8 per 100mila giornate di ricovero, la seconda più elevata nel continente dopo la Grecia, a fronte di un’incidenza inferiore all’1 per 100mila nella maggior parte dei Paesi europei.
Nella sorveglianza italiana, l’incidenza nazionale standardizzata delle batteriemie da CPE è aumentata dall’inizio del provvedimento (Figura 2), probabilmente per una maggiore adesione delle strutture notificanti, sebbene vi siano evidenze di sottonotifica per molte regioni. Malgrado questo, conclude il Rapporto Istisan, l’elevatissimo numero di casi registrati e la letalità correlata rendono le infezioni da CPE una priorità di sanità pubblica.
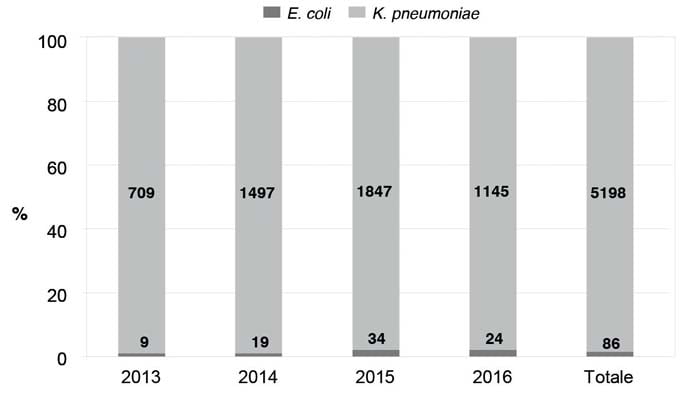
Figura 2 Tipo di microrganismo isolato nei casi di batteriemie da enterobatteri
produttori di carbapenemasi per anno, nel periodo 1° aprile 2013-31 luglio 2016,
in Italia (Rapporti ISTISAN 17/18).
Fonte: Sabbatucci M et al. Rapporto 2013-2016. Roma, Istituto Superiore di Sanità, 2017
INFEZIONI CORRELATE ALL’ASSISTENZA SANITARIA
Nel 2016-2017, l’ECDC ha coordinato studi di prevalenza per raccogliere dati sulle infezioni correlate all’assistenza sanitaria (ICA) negli ospedali e nelle strutture di lungodegenza nei Paesi UE/SEE (6). Ogni giorno 1 su 15 pazienti ricoverati in ospedale e 1 su 24 pazienti ricoverati in strutture di lungodegenza hanno almeno un ICA. Si stima un totale di 8,8 milioni di ICA ogni anno, considerate prevenibili in oltre la metà dei casi. Un terzo dei batteri responsabili di tali infezioni è resistente agli antibiotici. Tuttavia il microrganismo responsabile viene identificato nel 53 per cento delle ICA ospedaliere e solo nel 19 per cento delle ICA in strutture di lungodegenza. Queste infezioni possono essere contrastate con misure di prevenzione e di controllo non complesse e non costose, così riassunte nel materiale informativo dell’ECDC:
- l’igiene delle mani
- lo screening dei pazienti potenzialmente infetti da batteri multiresistenti o portatori, e l’isolamento di questi pazienti
- la formazione del personale sanitario
- un migliore supporto da parte dei laboratori di microbiologia nelle strutture ospedaliere e di lungodegenza
- l’uso prudente degli antibiotici nella medicina primaria e negli ospedali
- la sorveglianza a livello locale e nazionale.
PIANI DI AZIONE GLOBALE
L’OCSE (Organizzazione per la Cooperazione e lo Sviluppo Economico) calcola che le infezioni da super-batteri potrebbero provocare circa 2,4 milioni di morti in Europa, Nord America e Australia tra i 2015 e il 2050 se non saranno intensificati gli sforzi per arginare la diffusione della resistenza agli antibiotici. In tre casi su quattro, questi decessi potrebbero essere evitati con un costo di soli 2 dollari US pro capite all’anno per attuare misure semplici come il lavaggio delle mani e la prescrizione più prudente di antibiotici (7). Il piano individuato dall’OCSE per contrastare l’aumento della resistenza agli antibiotici, che è in linea con il piano di azione globale dell’OMS (8), si articola in cinque interventi:
- il primo, volto a migliorare le condizioni igieniche nelle strutture sanitarie (igiene delle mani e degli ambienti ospedalieri);
- il secondo, rappresentato da programmi di formazione per favorire un uso più prudente degli antibiotici;
- il terzo, che riguarda il ricorso a test diagnostici rapidi per accertare la natura delle infezioni;
- il quarto, che consiste nel ritardare le prescrizioni di antibiotici;
- •il quinto, costituito da campagne di sensibilizzazione dell’opinione pubblica.
Si tratta di interventi accessibili sotto il profilo economico per i 33 Paesi inclusi nell’analisi OCSE e, in alcuni casi, anche per quelli a basso e medio reddito, nei quali i tassi di antibiotico-resistenza sono già alti. Per esempio, in Indonesia, in Brasile e nella Federazione Russa le infezioni resistenti sono tra il 40 e il 60 per cento del totale, contro una media del 17 per cento dei Paesi OCSE, e il tasso di crescita di tali infezioni è previsto da 4 a 7 volte maggiore rispetto alla media OCSE, da qui fino al 2030.
CONCLUSIONI
I dati della sorveglianza istituita dal Ministero della Salute e quelli della rete europea EARS-Net mostrano una situazione di emergenza nel nostro Paese per le infezioni da enterobatteri resistenti ai carbapenemi o carbapenemasi produttori (CPE) e per altri batteri rilevanti per la salute pubblica che hanno percentuali elevate di resistenza anche multipla agli antibiotici. Le contromisure da adottare si fondano su una maggiore igiene e una prescrizione più responsabile degli antimicrobici. L’ECDC lancia una chiamata alla responsabilità collettiva: tutti possono fare la propria parte, operatori sanitari, pazienti e istituzioni.
Bibliografia
1) Cassini A, Diaz Högberg L, Plachouras D et al. Attributable deaths and disability-adjusted life-years caused by infections with antibiotic-resistant bacteria in the EU and the European Economic Area in 2015: a population-level modelling analysis. Lancet Infect Dis 2019; 19: 56-66.
2) https://antibiotic.ecdc.europa.eu/en.
3) Sabbatucci M, Iacchini S, Iannazzo S et al. Sorveglianza nazionale delle batteriemie da enterobatteri produttori di carbapenemasi. Rapporto 2013-2016. Roma, Istituto Superiore di Sanità, 2017 (Rapporti ISTISAN 17/18).
4) Guh AY, Bulens SN, Mu Y et al. Epidemiology of carbapenem-resistant Enterobacteriaceae in 7 US Communities, 2012-2013. Jama 2015; 314: 1479-87.
5) Grundmann H, Glasner C, Albiger B et al. Occurrence of carbapenemase-producing Klebsiella pneumoniae end Escherichia coli in the European Survey of Carbapenemase-Producing Enterobacteriaceae (EuSCAPE): a prospective, multinational study. Lancet Infect Dis 2017; 17: 153-6.
6) https://antibiotic.ecdc.europa.eu/en/factsheet-professionals-hospitals-and-other-healthcare-settings.
7) OECD. Stemming the superbug tide. Just a a few dollars more. OECD Health Policy Studies, 2018.
8) WHO. Global action plan on antimicrobic resistance. Geneva, 2015.



