Il cancro allo stomaco si colloca ai primi posti per mortalità, dopo il tumore al polmone e quello al colonretto. Su questa neoplasia pesa tuttora il ritardo nella diagnosi: nella maggior parte dei casi infatti il tumore viene identificato in uno stadio avanzato e la prognosi è infausta per molti pazienti. Individuare i pazienti a rischio e avviarli a un programma di sorveglianza attiva, permetterebbe di anticipare la diagnosi e ridurre la mortalità.
Rocco Maurizio Zagari, Chiara Castellana, Leonardo Henry Eusebi
IRCCS Azienda Ospedaliero-Universitaria di Bologna. Dipartimento di Scienze Mediche e Chirurgiche, Università di Bologna. Policlinico S. Orsola, Bologna
Il cancro dello stomaco è il quinto tumore più frequente nel mondo e la terza causa di morte per cancro, dopo i tumori del polmone e del colon-retto (1). Benché la diagnosi precoce sia possibile, nella maggior parte dei casi il cancro dello stomaco viene diagnosticato ad uno stadio avanzato e circa due terzi dei pazienti muore entro 5 anni dalla diagnosi (2).
Lo screening e la sorveglianza dei pazienti a rischio possono ridurre la mortalità per cancro gastrico permettendo una diagnosi precoce ed un trattamento, che spesso può essere eseguito per via endoscopica anziché chirurgica. Nel 2019 la Società Europea di Endoscopia Digestiva (ESGE) ha prodotto le II Linee Guida internazionali per la diagnosi e gestione delle condizioni e lesioni precancerose dello stomaco (MAPS II) (3). Queste Linee Guida forniscono raccomandazioni per la diagnosi e la sorveglianza dei soggetti con gastrite atrofica, metaplasia intestinale e displasia.
Condizioni e lesioni precancerose dello stomaco
L’adenocarcinoma di tipo intestinale dello stomaco rappresenta lo step finale della cosiddetta cascata di Correa, cioè della sequenza gastrite cronica – gastrite atrofica – metaplasia intestinale – displasia – cancro dello stomaco. La gastrite atrofica e la metaplasia intestinale sono considerate condizioni precancerose poiché sono associate ad un aumentato rischio di sviluppare displasia e cancro. Queste condizioni sono presenti in circa un terzo della popolazione generale e sono più frequenti nei soggetti con più di 50 anni e nei familiari di I grado di pazienti con cancro gastrico. Tuttavia, il rischio assoluto di cancro dello stomaco in pazienti con gastrite atrofica e metaplasia intestinale rimane molto basso; è stato stimato intorno allo 0,1%-0,25% all’anno, che significa che dopo 20 anni solo il 2-4% dei pazienti con gastrite atrofica e metaplasia intestinale svilupperà un cancro dello stomaco (4).
Il rischio di cancro varia a seconda della estensione e severità di gastrite atrofica e metaplasia intestinale. I pazienti a maggior rischio sono quelli che presentano una gastrite atrofica di grado severo o estesa a tutto lo stomaco, cioè sia al corpo sia all’antro (5). Esistono dei sistemi di stadiazione, chiamati OLGA (Operative Link Gastritis Assessment) e OLGIM (Operative Link Gastritis Assessment based on intestinal metaplasia), che sono stati sviluppati per identificare i pazienti a maggior rischio di cancro e che si basano proprio sull’estensione e severità dell’atrofia gastrica e della metaplasia intestinale (TABELLA 1).
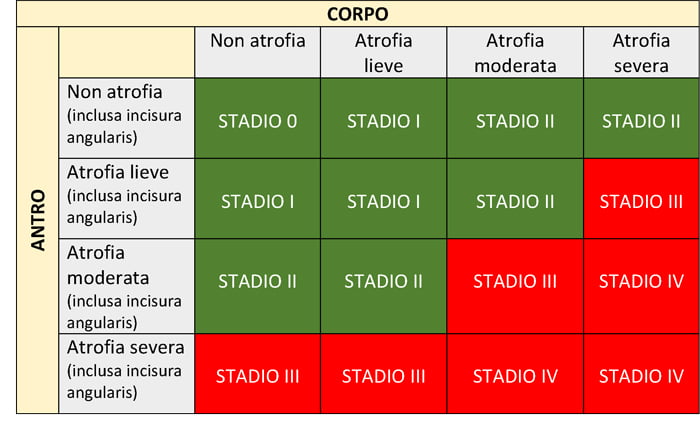
Le stadiazioni OLGA e OLGIM includono 5 stadi, dallo stadio 0 allo stadio IV. I pazienti con uno stadio OLGA/OLGIM III o IV, cioè che presentano una gastrite atrofica o metaplasia intestinale di grado severo o una pangastrite atrofica di grado almeno moderato, sono a più elevato rischio di cancro e possono beneficiare della sorveglianza endoscopica. Uno studio di coorte prospettico condotto su 7.436 pazienti sottoposti ha riportato che il cancro dello stomaco si sviluppava quasi esclusivamente nei pazienti con stadio OLGA III o IV (6).
L’utilizzo di questi sistemi di stadiazione è attualmente raccomandato dalle linee guida europee per la gestione dei pazienti con condizioni preneoplastiche (3). La displasia è la vera lesione precancerosa che è una neoplasia limitata all’epitelio che precede lo sviluppo del cancro gastrico. La displasia può essere di basso o alto grado. La displasia di basso grado è caratterizzata da lievi o moderate alterazioni cellulari, mentre la displasia di alto grado presenta alterazioni cellulari più consistenti con perdita della polarità cellulare. In alcuni pazienti con displasia di alto grado può essere già presente un adenocarcinoma gastrico “sincrono” al momento della diagnosi.
Diagnosi di condizioni e lesioni precancerose dello stomaco
La diagnosi di gastrite atrofica, metaplasia intestinale e displasia si basa sull’esame istologico di biopsie gastriche eseguite in corso di gastroscopia. Attualmente l’endoscopia ad alta definizione risulta l’esame più accurato per la diagnosi delle condizioni e lesioni precancerose. La cromoendoscopia tradizionale con l’uso di un colorante, come il blu di metilene o l’indaco di carminio, e la cromoendoscopia virtuale, come la Narrow Band Imaging (NBI), aumentano l’accuratezza diagnostica perché possono permettere di eseguire biopsie mirate.
Una metanalisi di 10 studi ha riportato che la cromoendoscopia con indaco di carminio ha una accuratezza più alta della endoscopia a luce bianca sia per la diagnosi di displasia (98% vs 81%) sia per la diagnosi di cancro gastrico (86% vs 54%) (7). Tuttavia, l’esame endoscopico con cromoendoscopia con colorante richiede maggiore tempo e risorse; per superare questo problema diversi studi hanno valutato l’utilità della cromoendoscopia virtuale, come la Narrow Band Imaging. Uno studio prospettico multicentrico, che ha coinvolto cinque centri in paesi occidentali, ha mostrato che una gastroscopia condotta con NBI ha una maggiore sensibilità rispetto alla endoscopia a luce bianca per la diagnosi di metaplasia intestinale (87% vs 53%) (8). L’accuratezza diagnostica dell’NBI per le lesioni preneoplastiche è stata ulteriormente valutata in una metanalisi comprendente 31 studi; la sensibilità dell’NBI è risultata del 90% e la specificità dell’83% (9). Tuttavia è sempre necessario eseguire un campionamento bioptico random dello stomaco per un’accurata diagnosi di gastrite atrofica e metaplasia intestinale.
Le Linee Guida Europee MAPS II raccomandano di eseguire durante la gastroscopia almeno 2 biopsie nell’antro e 2 biopsie nel corpo con una eventuale biopsia aggiuntiva nell’angulus dello stomaco (3). L’esame istologico fornisce informazioni sulla presenza, severità ed estensione di gastrite atrofica e metaplasia intestinale permettendo di identificare i pazienti con forme avanzate di gastrite atrofica a più alto rischio di cancro. Ulteriori biopsie devono essere effettuate sulle lesioni visibili che possono essere sede di displasia o cancro. Esistono anche test sierologici accurati per una diagnosi non invasiva di gastrite atrofica. Il dosaggio del pepsinogeno sierico è stato utilizzato per identificare soggetti con un maggior rischio di gastrite atrofica e metaplasia intestinale.
Una metanalisi ha dimostrato che bassi livelli di pepsinogeno I o un basso rapporto di pepsinogeno I/II hanno una sensibilità del 69% ed una specificità dell’88% per la diagnosi di gastrite atrofica (10). Una ancora più recente metanalisi ha riportato che un test sierologico, chiamato Gastropanel®, che è una combinazione di pepsinogeno I, gastrina-17 e anticorpi anti-Helicobacter pylori, sembra essere ancora più accurato per la diagnosi di gastrite atrofica.
Questa metanalisi, che include 20 studi con un totale di 4.241 soggetti, ha riportato una sensibilità del 74% ed una specificità del 95% (11). I soggetti con test sierologico positivo dovranno poi essere sottoposti a gastroscopia con biopsie gastriche per confermare la presenza di gastrite atrofica. Ulteriori test non invasivi, come la grelina sierica, la valutazione del fattore trefoil ed i MicroRNA (miRNA), sono stati proposti per la diagnosi di displasia gastrica (12). I microRNA, come miR-21 e miR-106, sono RNA non codificanti che svolgono un ruolo cruciale nel processo neoplastico, per cui la loro espressione nel siero può potenzialmente fornire informazioni importanti nella diagnosi precoce del cancro gastrico. Sebbene l’utilizzo di questi test non invasivi sembri promettente, ulteriori studi sono necessari per valutare la loro utilità nella pratica clinica.
Sorveglianza
La sorveglianza endoscopica dei pazienti con gastrite atrofica e metaplasia intestinale permette di identificare pazienti che sviluppano displasia o cancro gastrico in uno stadio precoce. Le Linee Guida europee raccomandano di eseguire una gastroscopia ogni 3 anni per i pazienti con stadi avanzati di gastrite atrofica, cioè con gastrite atrofica di grado severo o estesa ad antro e corpo o con stadio OLGA/OLGIM III/IV. I pazienti con familiarità di I grado per cancro gastrico necessitano di una sorveglianza più stretta con una gastroscopia ogni 1-2 anni.
D’altra parte, i pazienti con una gastrite atrofica lieve o moderata localizzata solo nell’antro hanno un rischio molto basso di cancro gastrico per cui non necessitano di sorveglianza endoscopica. In questi pazienti il rischio aumenta se vi è metaplasia intestinale, ma la metaplasia intestinale deve essere di tipo incompleto o deve esserci una familiarità positiva per cancro gastrico per giustificare una sorveglianza endoscopica ogni 3 anni. Nei pazienti con displasia ma senza lesioni endoscopicamente visibili è raccomandata una gastroscopia con cromoendoscopia in tempi brevi allo scopo di evidenziare lesioni gastriche precedentemente non visualizzate. Se non viene visualizzata alcuna lesione, è raccomandata una seconda endoscopia dopo 6 mesi in caso di displasia ad alto grado o 12 mesi in caso di displasia a basso grado.
I pazienti con displasia su lesione visibile verranno sottoposti, quando tecnicamente possibile, ad asportazione endoscopica della lesione (3). La FIGURA 1 mostra la gestione dei pazienti con gastrite atrofica, metaplasia intestinale e displasia secondo le Linee Guida europee ESGE (MAPS II).

Programmi di screening per la prevenzione del cancro gastrico
Nelle regioni a bassa incidenza di cancro gastrico è raccomandato uno screening individuale per i soggetti ad alto rischio, come quelli con familiarità di primo grado per cancro gastrico (3). In tali soggetti possono essere utilizzati test non invasivi come i test sierologici. Lo screening di popolazione è raccomandato nelle regioni ad alta incidenza di cancro gastrico (3).
Programmi nazionali di screening sono stati di recente implementati in Giappone ed in Corea del Sud. Attualmente, le linee guida giapponesi raccomandano lo screening radiologico o la gastroscopia per individui con più di 50 anni. Allo stesso modo, le Linee Guida coreane raccomandano lo screening endoscopico o radiologico a tutti gli individui ogni due anni a partire dai 40 anni di età. I pazienti che si sottopongono ai programmi di screening hanno maggiori probabilità di ricevere una diagnosi precoce, con un conseguente miglioramento della sopravvivenza ed una percentuale più elevata di successo di resezione endoscopica. Una recente metanalisi ha confermato l’efficacia complessiva dello screening endoscopico nei paesi asiatici riportando una riduzione del 40% nella mortalità per cancro gastrico (13).
L’introduzione di programmi nazionali di screening è stata considerata anche in altre regioni ad alta incidenza. Singapore è un paese multietnico che presenta individui con diversi fattori di rischio per cancro gastrico; è stato riportato che la sorveglianza endoscopica a scadenza biennale potrebbe essere conveniente per i cinesi di Singapore di età compresa tra i 50 ed i 70 anni (14). L’introduzione di un programma di prevenzione è stata proposta anche in Cina, tuttavia gli studi di screening endoscopico in questa regione hanno mostrato risultati contrastanti. In conclusione, lo screening endoscopico sembra essere un’opzione valida in regioni che presentano un rischio considerevolmente aumentato di cancro gastrico.
Conclusioni
I soggetti con gastrite atrofica e metaplasia intestinale hanno un aumentato rischio di sviluppare l’adenocarcinoma dello stomaco. Un’appropriata identificazione e sorveglianza dei pazienti con stadi avanzati di gastrite atrofica e metaplasia intestinale svolgono un ruolo importante nel migliorare la diagnosi precoce e ridurre la mortalità per cancro gastrico. L’uso dell’endoscopia ad alta definizione con cromoendoscopia tradizionale o virtuale è fondamentale per ottimizzare la sorveglianza di questi pazienti.
Bibliografia
Sung H, Ferlay J, Siegel RL, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. Ca Cancer J Clin 2021; 71:209–49.
Minicozzi P, Innos K, Sanchez MJ et al. Quality analysis of populationbased information on cancer stage at diagnosis across Europe, with presentation of stage-specific cancer survival estimates: a EUROCARE-5 study. Eur J Cancer 2017; 84:335–53.
Pimentel-Nunes P, Libânio D, Marcos-Pinto R, et al. Management of epithelial precancerous conditions and lesions in the stomach (MAPS II): European Society of Gastrointestinal Endoscopy (ESGE), European Helicobacter and Microbiota Study Group (EHMSG), European Society of Pathology (ESP), and Sociedade Portuguesa de Endoscopia Digestiva (SPED) guideline update 2019. Endoscopy. 2019 51:365-88.
Song H, Ekheden IG, Zheng Z, et al. Incidence of gastric cancer among patients with gastric precancerous lesions: observational cohort study in a low risk Western population. BMJ. 2015;351:h3867.
Sugano K, Tack J, Kuipers EJ, et al; faculty members of Kyoto Global Consensus Conference. Kyoto global consensus report on Helicobacter pylori gastritis. Gut. 2015 64:1353-67.
Rugge M, Genta RM, Fassan M, et al. OLGA Gastritis Staging for the Prediction of Gastric Cancer Risk: A Long-term Follow-up Study of 7436 Patients. Am J Gastroenterol. 2018; 113:1621-28.
Zhao Z, Yin Z, Wang Set al. Meta-analysis: the diagnostic efficacy of chromoendoscopy for early gastric cancer and premalignant gastric lesions. J. Gastroenterol. Hepatol. 2016;31: 1539–45.
Pimentel-Nunes P, Libanio D, Lage J et al. A multicenter prospective study of the real-time use of narrow-band imaging in the diagnosis of premalignant gastric conditions and lesions. Endoscopy 2016; 48:723–30.
Kikuste I, Marques-Pereira R, Monteiro-Soares M et al. Systematic review of the diagnosis of gastric premalignant conditions and neoplasia with high-resolution endoscopic technologies. Scand. J.Gastroenterol. 2013;48: 1108–17.
Huang YK, Yu JC, Kang WM, et al. Significance of Serum Pepsinogens as a Biomarker for Gastric Cancer and Atrophic Gastritis Screening: A Systematic Review and Meta-Analysis. PLoS One. 2015 10;10:e0142080.
Zagari RM, Rabitti S, Eusebi LH, et al. Systematic review with metaanalysis: diagnostic performance of the combination of pepsinogen, gastrin-17 and anti-Helicobacter pylori antibodies serum assays for the diagnosis of atrophic gastritis. Aliment. Pharmacol. Ther. 2017;46: 657–67.
Wei H, Pu K, Liu Xg, et al. The diagnostic value of circulating microRNAs as a biomarker for gastric cancer: A meta analysis. Oncol Rep. 2019; 41:87-102.
Zhang X, Li M, Chen S et al. Endoscopic screening in Asian countries is associated with reduced gastric cancer mortality: a meta-analysis and systematic review. Gastroenterology 2018;155: 347–54
Zhou HJ, Dan YY, Naidoo N, et al. A cost-effectiveness analysis evaluating endoscopic surveillance for gastric cancer for populations with low to intermediate risk. PLoS One 2013;8: e83959.



